IVF ist die Abkürzung für In-vitro-Fertilisation und bedeutet „Befruchtung außerhalb des Körpers“. Diese Therapie wird z. B. bei Frauen mit Eileiterverschluss durchgeführt, aber auch bei Paaren, bei denen alle anderen Therapiemethoden bereits ausgeschöpft wurden. Organische Voraussetzung beim Mann ist, dass die Produktion von Spermien mit ausreichender Funktion stattfindet. Bei der Frau müssen die Gebärmutter und zumindest ein Eierstock funktionsfähig sein. Vor Beginn der Therapie muss zunächst ein Antrag auf Kostenübernahme bei Ihrer Krankenkasse gestellt werden. Diesen Antrag bekommen Sie von uns, nachdem Ihnen im Gespräch die Kosten- und Versicherungssituation erläutert wurde.
- Stimulation
- Follikelpunktion
- IVF-Labor
- Embryotransfer
- Schwangerschaftstest
1. Stimulation
Zunächst müssen die Eierstöcke so stimuliert werden, dass mehr Eizellen als im natürlichen Zyklus heranreifen. Die Stimulation erfolgt ca. am 2. Zyklustag durch Hormone (FSH oder HMG), die meist von den Frauen selbst mit einer dünnen Nadel unter die Haut gespritzt werden. Um das Ansprechen der Eierstöcke auf die Medikamente zu überwachen, erfolgt am 8. Zyklustag die erste Ultraschallkontrolle. Sie können diese bei uns in der Praxis, oder beim Frauenarzt durchführen lassen, welcher uns anschließend die Ergebnisse übermittelt. Je nach Größe der Follikel werden von uns die weitere Medikamentendosierung und die nächste Ultraschallkontrolle festgelegt Die Hormonstimulation wird fortgesetzt, bis die Eizellen bei einer Follikelgröße von ca. 20 mm reif sind, was für gewöhnlich nach 10-12 Tagen der Fall ist. Anschließend wird am Abend mit einer Spritze des Hormons HCG der Eisprung ausgelöst, damit am übernächsten Morgen, noch vor dem eigentlichen Eisprung, die Eizellentnahme (Follikelpunktion) und Spermaabgabe in unserer Praxis stattfinden kann.
2. Follikelpunktion
Die Follikelpunktion erfolgt ultraschallgesteuert über die Scheide. Dazu wird an den Ultraschallkopf eine dünne Hohlnadel angebracht, mit der durch die Scheidenhaut in die direkt dahinter gelegenen Follikel eingestochen und die gesamte Follikelflüssigkeit abgesaugt wird. Der Eingriff wird nüchtern in Kurznarkose durchgeführt und dauert 10 – 15 Minuten. Anschließend ruht die Frau in unseren Praxisräumen aus und darf trinken oder frühstücken. Eher selten erfolgt die Verabreichung von Schmerzmedikamenten. Die Spermaabgabe erfolgt parallel zu den Follikelpunktionen. Danach können Sie gemeinsam nach Hause gehen, die Frau darf allerdings nach einer Narkose nicht selbst Autofahren.
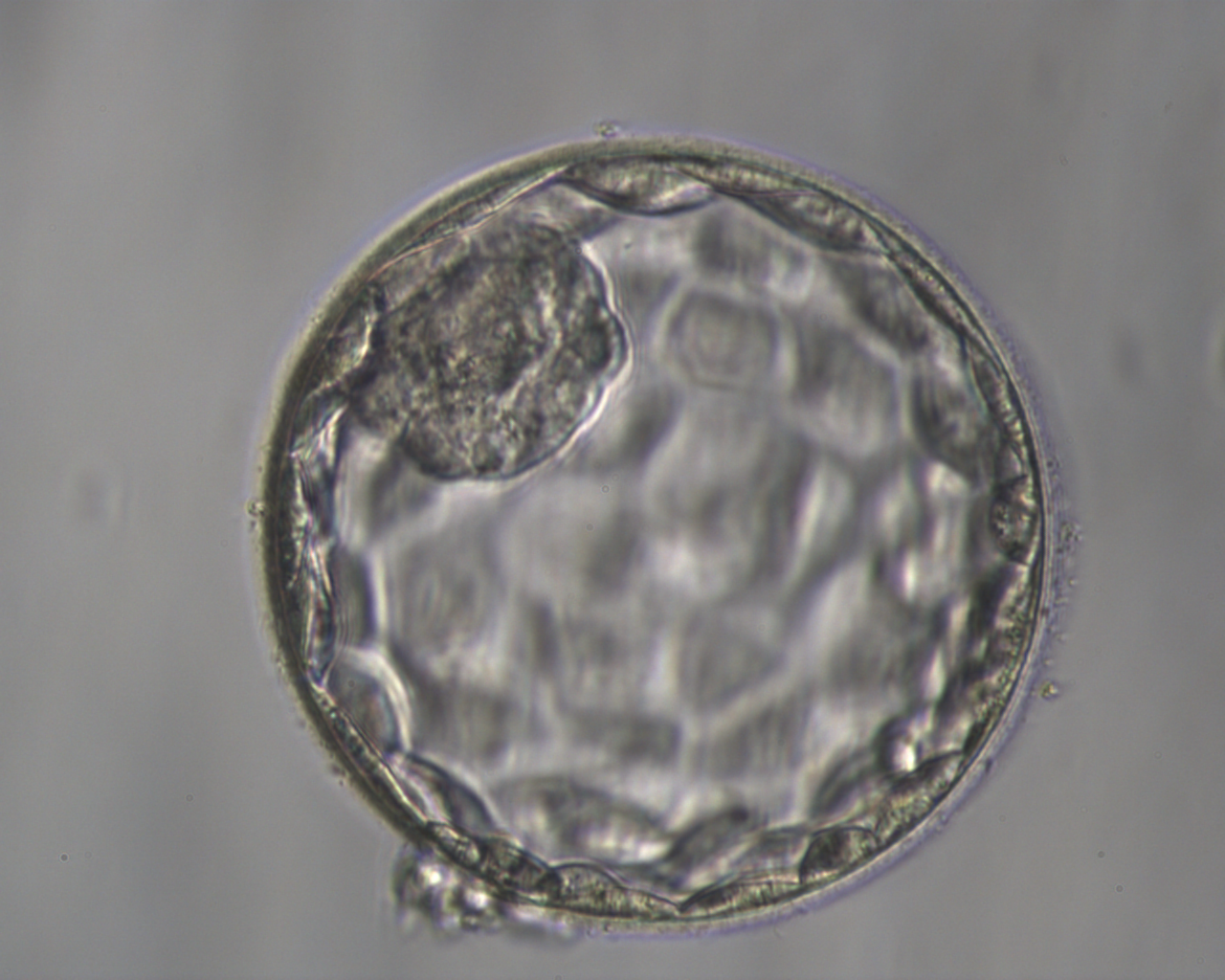
3. IVF-Labor
Während der Punktion wird die abgesaugte Follikelflüssigkeit sofort an das Labor übergeben. Die darin befindlichen Eizellen werden herausgesucht, gezählt und im Brutschrank aufbewahrt. Die Spermien des Partners werden aufbereitet und am frühen Nachmittag mit den Eizellen der Partnerin in einer Nährlösung zusammengebracht. Dann findet – sozusagen von selbst – die Befruchtung statt. Am nächsten Morgen wird unter dem Mikroskop kontrolliert, wie viele der Eizellen befruchtet wurden. Durchschnittlich sind es 50 – 70 %. Man erkennt das am Vorhandensein von 2 Zellkernen (Vorkernstadium), die erst später miteinander verschmelzen (Embryo). Das Befruchtungsergebnis wird Ihnen von unseren Labormitarbeitern gleich telefonisch mitgeteilt und der Termin für den Embryotransfer festgelegt. Die für den Embryotransfer ausgewählten befruchteten Eizellen (Vorkernstadien) werden bis zum Embryotransfer im